A Aplasia Medular (AM) é uma doença rara e heterogénea. A sua incidência é de 2-4 casos por milhão por ano na Europa e USA e 2-3 vezes superior na China, México e na Ásia.
Apresenta uma distribuição etária bifásica com um pico em crianças e adultos jovens (10-25 anos), e outro em doentes com idade superior a 60 anos. Não há diferenças significativas entre sexos.
É caracterizada por uma falência da medula óssea (MO) que apresenta uma celularidade muito diminuída e uma produção celular anormal, na ausência de infiltração medular por células anormais.
A sua classificação e o prognóstico dependem da gravidade:
AM moderada
– Celularidade da MO diminuída
– Depressão de 2 ou 3 linhas hematopoiéticas mas sem cumprir critérios de AM severa
AM severa
– Celularidade da MO < 30%
– Depressão de 2 das 3 linhas hematopoiéticas:
» neutrófilos <0,5 x 10^9/L
» dependência de transfusões com reticulócitos <60×10^9
» plaquetas <20×10^9
AM muito severa
– AM severa com neutrófilos <0,2×10^9
A maioria dos casos, 70-80%, são idiopáticos. Em 15-20% a doença é hereditária (ex: Anemia de Fanconi) e num pequeno número de situações a falência da medula óssea é secundária a uma infecção ou a medicamentos (ex: clorafenicol, indometacina, diclofenac, clopidogrel, fenilbutazona, propitiltiouracil, …).A citogenética é habitualmente normal, e um cariótipo anormal deverá sugerir outros diagnósticos, como por exemplo Síndrome Mielodisplásico Hipoplásico.
A AM idiopática resulta provavelmente de um processo auto-imune mediado por células T.
AM adquirida
– Primária
» Idiopática
» AM associada com a gravidez
» AM/hemoglobinúria paroxística nacturna
– Secundária
» Medicamentos
» Iatrogénica/citotóxica
» Radiação
» Vírus (EBV, CMV)
» Hepatite/AM
» Pancitopenia de doenças auto-imunes
Doenças hereditárias que se podem apresentar ou evoluir para AM
– Anemia de Fanconi
– Disqueratose congénita
– Síndrome Shwachman-Diamond
– Síndromes genéticos primários não hematológicos
A apresentação clínica resulta da diminuição da produção dos elementos celulares sanguíneos:
– Diminuição de glóbulos vermelhos: palidez e cansaço devido a anemia
– Diminuição de plaquetas: petéquias, equimoses, hematomas e hemorragias
– Diminuição de neutrófilos: sinais de infecção (febre, tosse, expectoração, odinofagia, …)
– Adenomegalias e organomegalias não são sinais desta patologia e devem sugerir outras etiologias.
– Baixa estatura, anomalias músculo-esqueléticas, rash cutâneo, leucoplaquia da cavidade oral, insuficiência exócrina pancreática e outras anomalias congénitas sugerem uma falência de MO congénita.
Investigação diagnóstica:
– História clínica completa e exame objectivo
– Hemograma completo com contagem de reticulócitos
– Esfregaço de sangue periférico (essencial para excluir células displásicas, presença de blastos e células em cabeleira; anisopoiquilocitose é frequente e os neutrófilos podem mostrar granulações tóxicas)
– Bioquímica com função renal, hepática e DHL
– Doseamentos de vitamina B12 e ácido fólico
– Raio X tórax e Ecografia abdominal
– Serologias e marcadores víricos
– Painel de auto-anticorpos
– Exclusão de HPN por imunofenotipagem
– Mielograma + Biópsia Óssea – a biópsia óssea é o “gold standart” do diagnóstico. A medula óssea é hipocelular com presença de células hematopoiéticas residuais e preenchimento quase total do espaço celular por células adiposas.
– Cariótipo
– Estudo de doenças hereditárias
Diagnóstico diferencial:
Pancitopenia
MO hipocelular
1) Distúrbios primários da MO:
– AM adquirida
– Anemia Fanconi
– Leucemia mieloíde aguda aleucémica
– Leucemia de células em cabeleira
2) Raros:
– Linfoma
– Mieloma
– Mielofibrose primária
3) Doenças sistémicas:
– Hipotiroidismo
– Anorexia nervosa
– Infecções bacterianas ou víricas
– Tuberculose
– Febre Q
MO hipercelular
1) Envolvimento directo da MO:
– Síndrome mielodisplásico
– Hemoglobinúria paroxística nocturna
– Mielofibrose primária
– Linfoma
– Carcinomas e sarcomas metastáticos
2) Doenças sistémicas
– Lúpus eritematoso sistémico
– Hiperesplenismo
– Sépsis
– Álcool
– Brucelose
Tratamento:
Está indicado nos doentes com AM severa ou muito severa, uma vez que na ausência de tratamento podem ocorrer hemorragias ou infecções fatais.
Em doente com AM moderada o tratamento está indicado em doentes dependentes de suporte transfusional. Nos restantes a terapêutica é opcional e individualizada, uma vez que a sobrevida não é alterada com o tratamento. Em casos raros pode haver recuperação espontânea da hematopoiese normal, em particular na AM dependente de fármacos, na qual a recuperação pode demorar até 2 meses após a suspensão do fármaco.
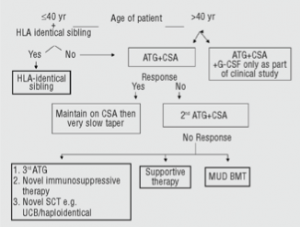
Algoritmo para o tratamento da AM severa/muito severa
Em todos os doentes com AM deve ser efectuada terapêutica de suporte com tratamento de infecções e suporte transfusional de concentrados eritrocitários e de plaquetas nos doentes sintomáticos. O suporte transfusional deve ser de produtos irradiados, em particular nos doentes que serão posteriormente submetidos a alotransplante.
Não é recomendado o uso de eritropoietina e o G-CSF (factor de crescimentos dos granulócitos ) e o GM-CSF (factor de crescimentos dos granulócitos e monócitos )devem ser apenas utilizados no caso de intercorrência infecciosa grave.











bukrvh